Como dizer se um paciente está ou não em
ritmo sinusal pelo ECG? A resposta a esta simples pergunta mostra que
boa parte das pessoas não aprende de fato ECG, apenas decora regras.
Geralmente a resposta que ouço é: ah, tem onda P no ECG então o ritmo é
sinusal. Este conceito definitivamente não é correto. Uma parcela menor
das pessoas a quem faço essa pergunta diz: tem que ter onda P positiva
em DI, DII e aVF, negativa em aVR. Esta resposta não é incorreta, apenas
incompleta e um tanto redundante. Quer aprender a dizer que um paciente
tem ritmo sinusal sem decorar? Vamos lá.
Primeiro, começando do básico, o que
quer dizer ritmo sinusal? Basicamente se refere ao fato do estímulo
elétrico do coração ser normalmente gerado no nódulo ou nó sinusal.

Ou seja, o nó sinusal se localiza no “teto” do átrio direito, próximo à desembocadura da veia cava superior. OK. E daí? Daí que depois do estímulo ser gerado neste local, ele se dirige através do sistema de condução atrial em direção ao nó atrioventricular, que se localiza abaixo dele e à esquerda. Esquerda? Mas estou vendo ele na parte central da figura, mais a minha direita. Verdade. Mas a figura acima mostra o coração como se estivéssemos vendo um paciente de frente. Ou seja, a minha direita na figura é a esquerda do paciente. Resumindo, poderíamos resumir o vetor resultante da seguinte forma:

Se colocássemos este vetor no plano frontal, teríamos o seguinte:
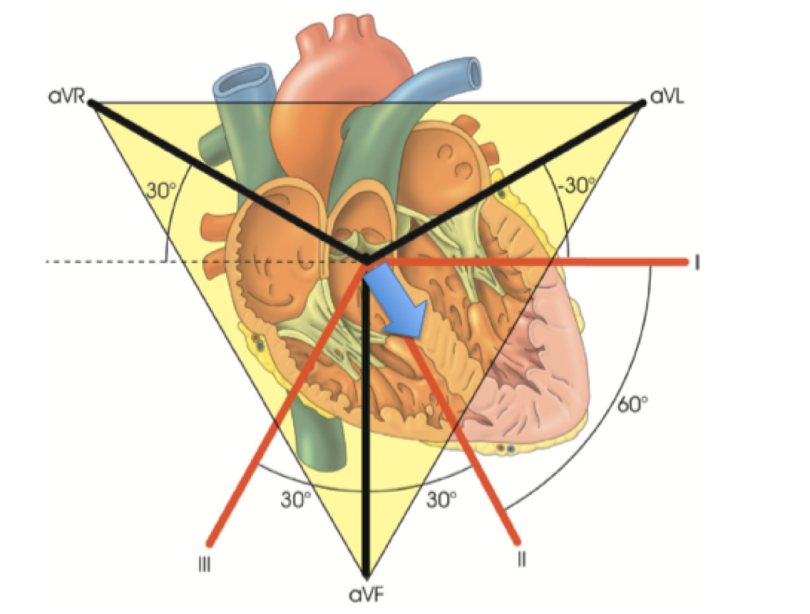
Ou seja, se o vetor do ritmo
sinusal sempre se dirigirá para baixo e para a esquerda do paciente, ele
estará sempre se aproximando de DI e de aVF, ou seja, será positivo (ou
isodifásico) nestas derivações. Não pode ser negativo. E a
história de ser positivo em DII? Ora, isto é uma redundância.
Obviamente, se um vetor se aproxima de DI e de aVF, obrigatoriamente ele
está se aproximando de DII a qual se localiza no meio das outras duas
derivações. Resumindo, não tem porque colocar esse critério no meio.
Mesma coisa a história de ser negativa em aVR. Se um vetor se direciona
para baixo e para a esquerda do paciente, obrigatoriamente está se
distanciando de aVR. Não precisa mencionar isso.
E por que é importante frisar-se isto?
Porque um paciente pode ter onda P, mas ela ser resultado de uma
estimulação atrial que não seja oriunda do nó sinusal. Exemplo:

Neste caso acima, nitidamente o estímulo não vem do nó sinusal.
Ótimo, Eduardo. Agora aprendi a dizer se
um ritmo é sinusal de verdade. Boa. Mas calma aí. Ainda não terminamos.
Só isso não diz que o ritmo é sinusal. Como assim? Imagine que tenhamos
um ECG onde 2 ou 3 batimentos tenham onda P desta forma que dissemos
acima. Mas, de repente, começam a vir vários batimentos com onda P
completamente diferente dos primeiros batimentos. Algo do tipo:
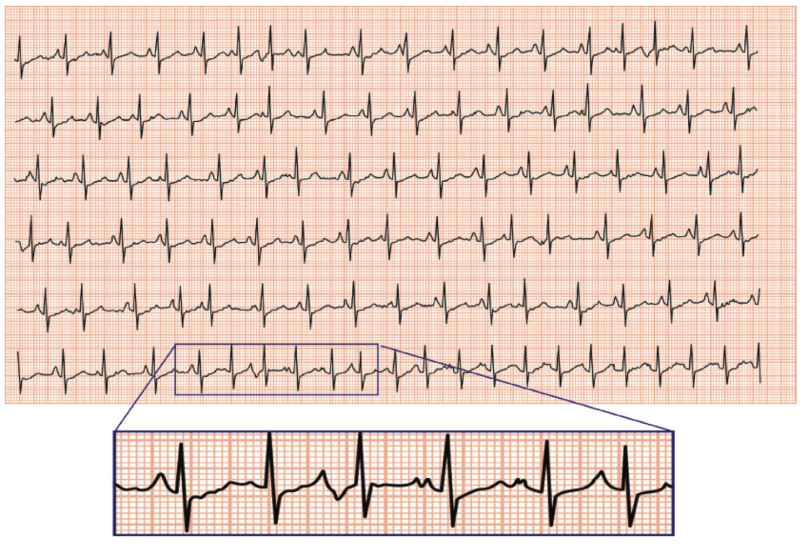
Ou seja, podemos ver no zoom na parte de
baixo da figura que a onda P muda de um batimento para o outro. Se ela
muda de morfologia, quer dizer que vários locais estão originando o
estímulo atrial em momentos diferentes, não só o nó sinusal. É um tipo
de arritmia. Não é ritmo sinusal.
Ou seja, para ser ritmo sinusal, é importante que as ondas P tenham morfologia mantida ao longo dos batimentos.
Por fim, imagine outra situação. Digamos
que o nó sinusal esteja gerando todos os estímulos elétricos que ativam
os átrios mas que, por algum problema, quando estes estímulos chegam ao
nó AV eles simplesmente não conseguem passar para os ventrículos. É
como se houvesse uma barreira física a esta fluxo. O que ocorreria?
Neste caso teríamos ondas P com morfologia sinusal, de mesma morfologia,
mas que não estariam estimulando os ventrículos na sequência. Neste
caso, teríamos ondas P dissociadas dos complexos QRS. Exemplo:

Trata-se de um tipo de arritmia que chamamos de bloqueio atrioventricular total (BAVT).
Resumindo, para considerarmos que um ritmo é sinusal, temos que ter os seguintes parâmetros:

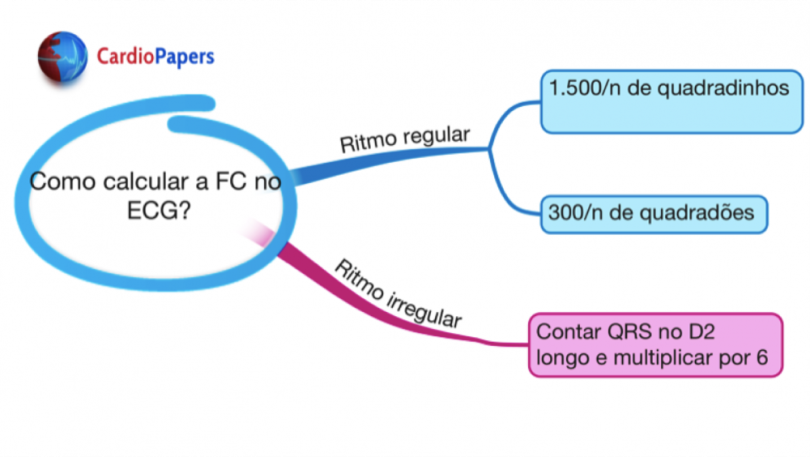
A forma mais precisa para calcular a frequência cardíaca (FC) no ECG é também trabalhosa. Para isso, podemos dividir 1500 pelo nº de milímetros entre 2 complexos QRS (intervalo R-R). Utilizamos esse número porque, como a velocidade padrão do papel no eletrocardiograma de 25 mm/s, em 60 segundos (ou 1 minuto), seriam percorridos 1.500 mm. Exemplo:
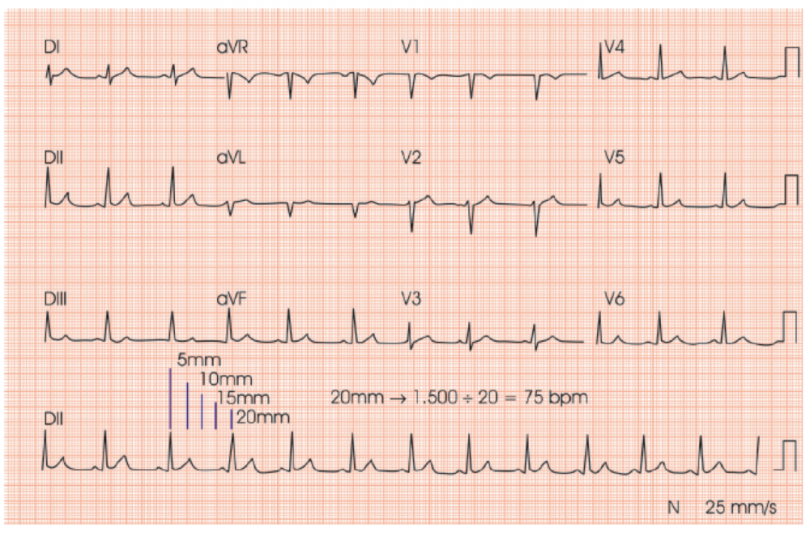
Bem, isso não parece ser muito prático para usar no dia a dia. Não teria uma opção mais simples? Sim, há. Uma opção mais rápida para a prática é dividir 300 pelo número de quadrados (de 5mm) entre os R-R no ECG.
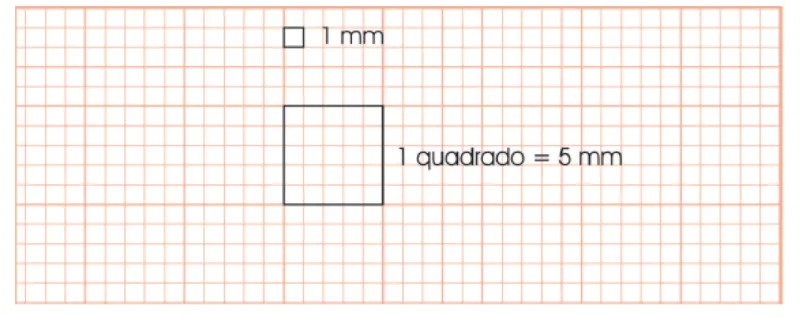
Assim, uma distância entre o R-R de 2 quadrados (que seria 10mm) representaria uma FC de 150bpm; de 3 quadrados, 100bpm; de 4 quadrados, 75bpm; de 5 quadrados, 60bpm, e assim por diante.
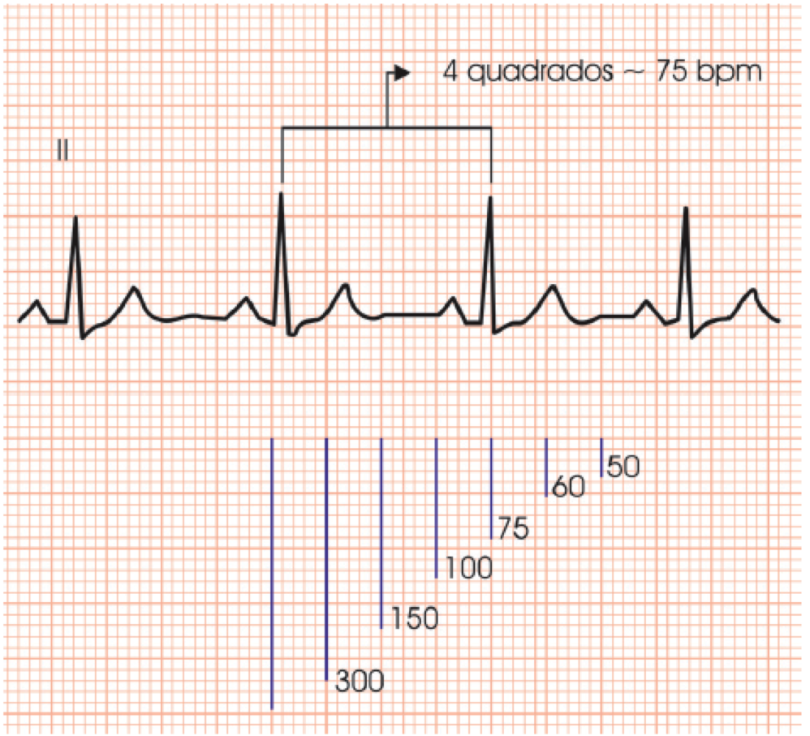
No traçado acima, por exemplo, como a distância entre o R-R é de
aproximadamente 4 quadrados (de 5mm cada), visualmente saberíamos que a
FC estaria bem próxima de 75bpm.
Estas duas regras faladas acima funcionam apenas em casos de ritmo regulares.
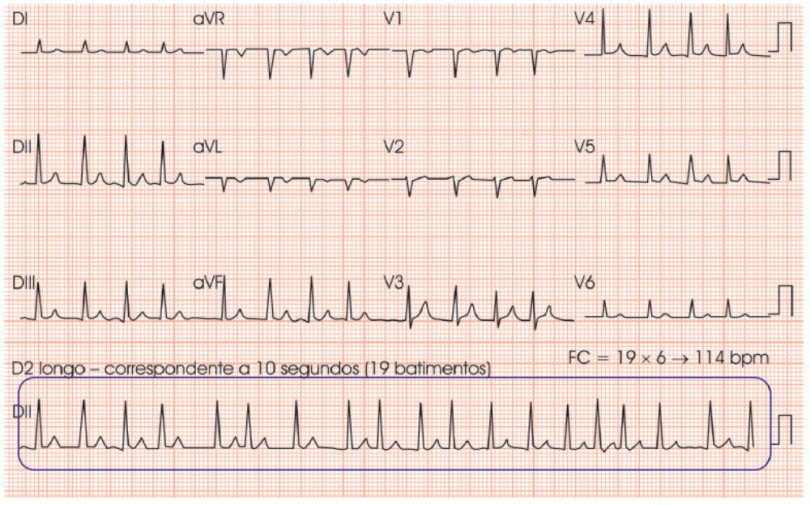
E no caso de ritmos irregulares, como na fibrilação atrial? Para isto,
basta saber que o traçado de ECG registra a atividade elétrica durante
10 segundos. Ou seja, se olharmos para o D2 longo na parte de baixo do
ECG podemos contar a quantidade batimentos que ocorrem durante 10s. Após
ver isto, basta multiplicar este número por 6 para chegar à quantidade
de batimentos em 60 segundos.
A frequência cardíaca normal fica entre 60 e 100 bpm, certo? Errado!
Na facudade aprendemos que a frequência cardíaca normal fica entre 60 e 100 batimentos por minuto.
Contudo, ao ler artigo publicado no Hournal of Electrocardiology que
avaliou vários parâmetros eletrocardiográficos em 79.743 pctes
ambulatoriais. Em resumo, em relação à frequência cardíaca foi observado
que a distribuição gaussiana colocava como normal frequências cardíacas
entre 48 e 98 bpm.
Valores entre 50 e 60 bpm são comumente vistos em pacientes saudáveis e não justifica, via de regra, investigações adicionais, como se verifica no artigo publicado no American Heart Journal.
Resumindo = a frequência cardíaca considerada normal fica entre 50 e 100 batimentos por minuto.
Sugerimos, para uma análise rápida, avaliar primeiro DII e V1.
A duração normal é 80 a 110ms (~2-3mm), com amplitude de até 2,5mm em DII.
Lembrando que a onda P é formada
inicialmente pela despolarização do átrio direito, onda encontra-se o nó
sinusal, e então pelo átrio esquerdo, como está esquematizado a seguir.
Assim, se houver uma sobrecarga de átrio esquerdo (SAE), esperamos que a onda P fique entalhada e bífida em DII, com duração ≥ 120 ms (3mm), e com o componente final negativo em V1 > 1mm de amplitude e 40ms de duração (Morris). Pode haver também desvio do eixo da onda P para esquerda.

O zoom do ecg mostra 2 detalhes de forma clara. O primeiro é o índice de Morris em V1:

O segundo detalhe bem visualizado no zoom do primeiro ecg é o aumento da duração da onda P. Quando há sobrecarga de AE, a onda fica com a duração mais prolongada. Isto pode gerar em algumas derivações um aspecto bífido da onda P, como se fossem 2 morros lado a lado. Vejam:

Se
sobrecarga de átrio direito (SAD), esperamos uma onda P pontiaguda em
DII, DIII e avF,(amplitude > 2,5mm) com duração normal, e amplitude
da P em V1 e V2 > 1,5mm. Pode haver desvio de eixo da P para direita
(entre +60º e +90º). Um sinal indireto de sobrecarga de átrio direito é o
sinal de Peñaloza-Tranchesi, quando ocorre um aumento importante da
amplitude do QRS em V2 em relação ao V1.
Abaixo, exemplo de SAD devido à atresia tricúspide. Notar onda P bastante apiculada na derivação V2.

Notar no zoom do mesmo ecg que quando há sobrecarga isolada do AD, a duração da onda P é normal e a amplitude, aumentada. Assim, costuma-se ver em derivações inferiores, como D2, onda P apiculada e de duração normal.

Exemplo de sinal de Peñalosa-Tranchesi – notar que o qrs em V1 é diminuto, havendo um rápido aumento de voltagem do QRS em V2.
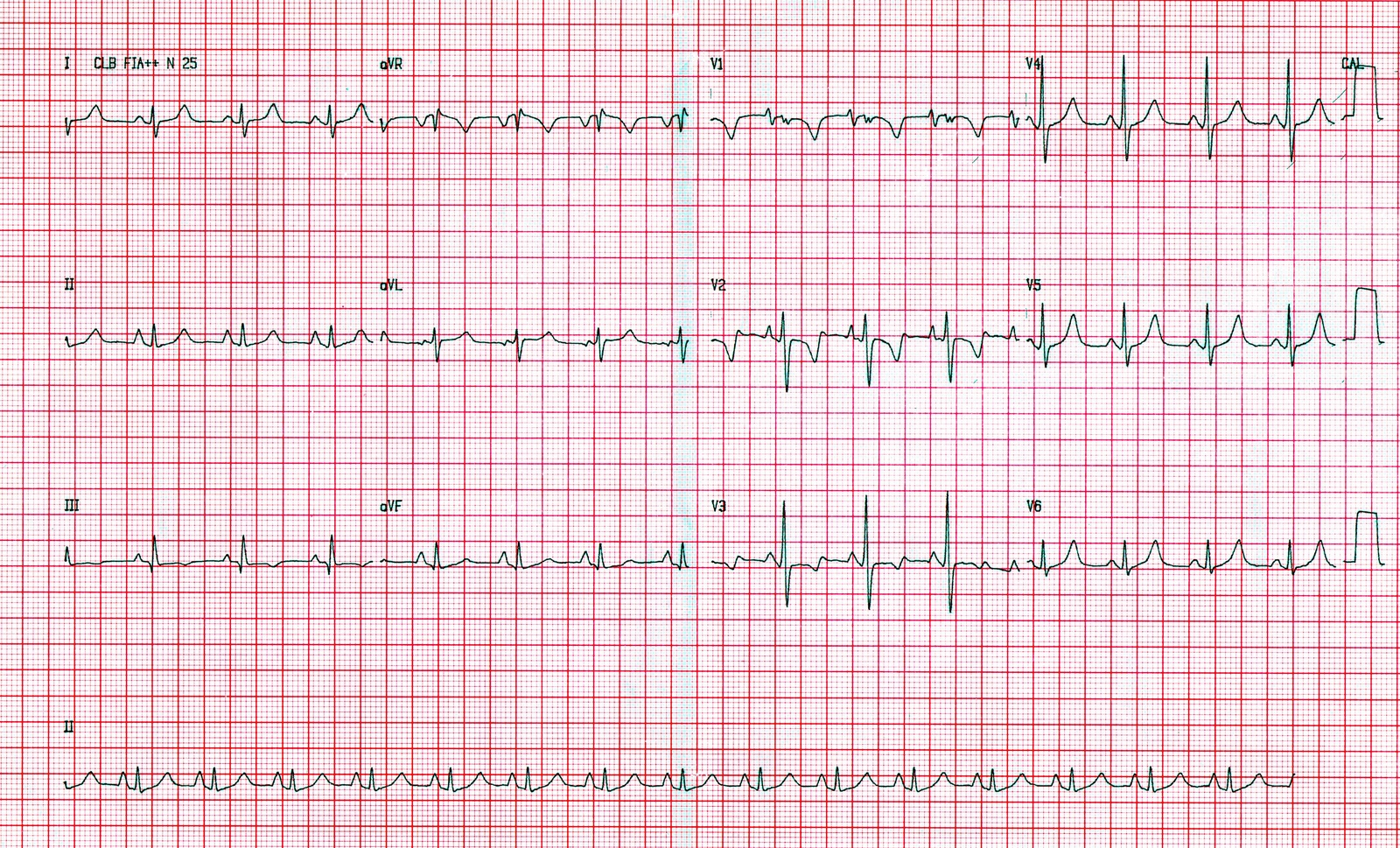
Zoom do mesmo ecg mostrando bem a diferença de amplitude entre o QRS de V1 e o de V2
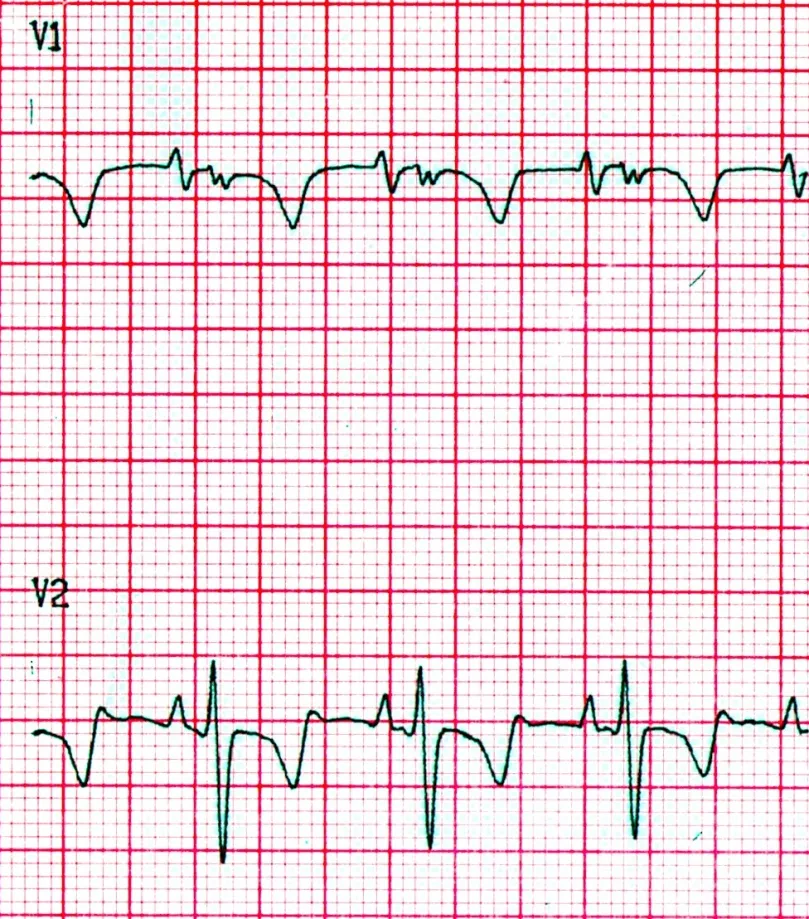
Uma das arritmias cardíacas mais comuns é a arritmia sinusal. Ela é frequentemente encontrada em crianças saudáveis. Caracteriza-se pela variação exacerbada do intervalo PP (intervalo entre o início da onda P de dois batimentos consecutivos).
A arritmia: “caracteriza-se pela variação
dos intervalos PP (acima de 160 ms segundo Katz e acima de 120 ms de
acordo com Bellet) durante o ritmo sinusal.”
Com o exemplo fica mais fácil:

Podemos observar no DII longo que o intervalo PP varia bastante entre os batimentos. Para quantificar melhor, podemos medir o intervalo PP em 2 batimentos:
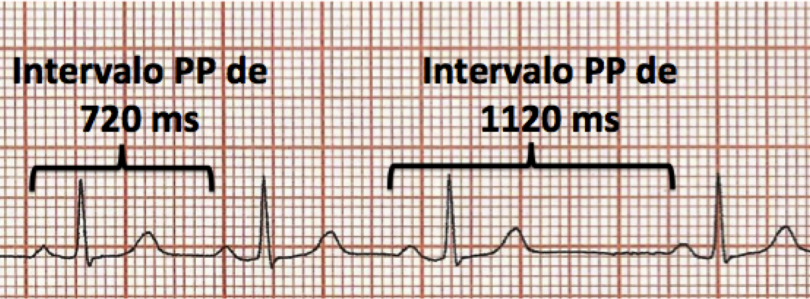
Ao fazer a diferença entre os 2 intervalos PP temos: 1120 – 720 = 400 ms.
Ou seja, supera em muito o limite de 120-160 ms proposto pelos autores citados na Direriz.
Resumo = durante o ritmo sinusal, a presença de variação significativa do intervalo PP (>120-160 ms) caracteriza a arritmia sinusal.
